
ORTODONZIA TRASPARENTE
Giugno 20, 2021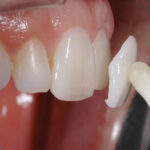
Faccette di porcellana
Maggio 20, 2022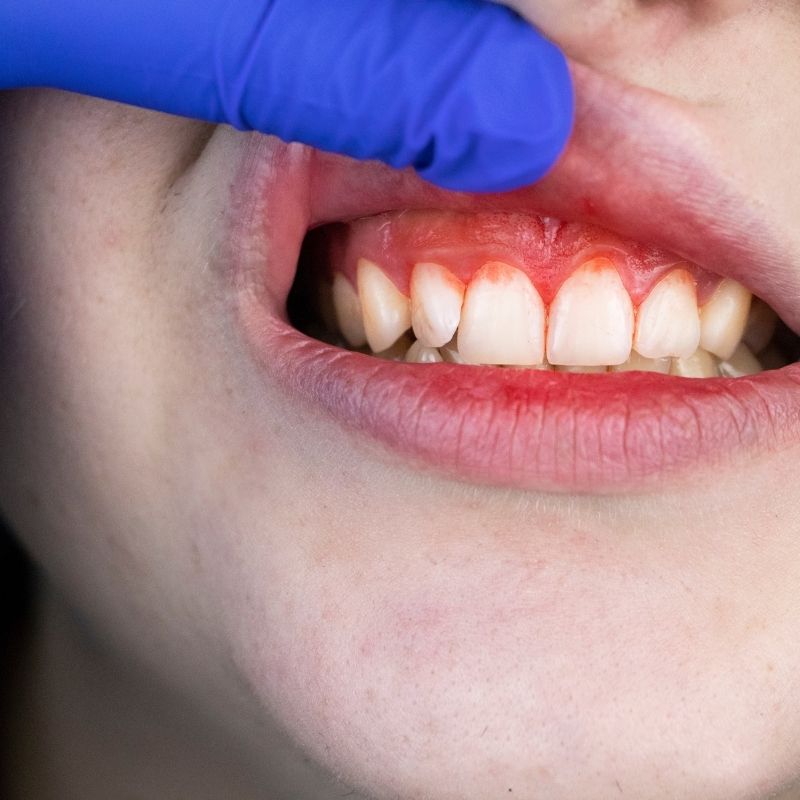 La piorrea, dal greco pio – pus e, rea - scorrere: "scolo di pus".
La piorrea, dal greco pio – pus e, rea - scorrere: "scolo di pus".
La piorrea, il cui nome scientifico è “parodontite“, è una patologia infiammatoria che colpisce il parodonto (la zona di sostegno dei denti, formata da gengiva, osso e legamento parodontale), a causa di microorganismi patogeni che attaccano le zone sane e si inseriscono nell’intera struttura dentale.
Se non opportunamente e tempestivamente curata, la piorrea può portare al distacco dei denti dalle gengive infiammate, e alla conseguente caduta degli stessi.
Le gengive, infatti, si riducono in altezza e scoprono le radici, formando le “tasche” ed esponendo l’osso all’attacco dei batteri; l’osso, indebolito, si riduce e si ammala.
Quanti tipi di Piorrea esistono?
Esistono 3 tipi principali di piorrea, o parodontite: la parodontite cronica, la parodontite aggressiva, e la parodontite ulcero-necrotica.
La parodontite cronica
Presente fin dall’adolescenza in forma di gengivite, e, se non trattata, progredisce lentamente nel corso degli anni, con sintomi come sanguinamento delle gengive, infiammazione e riduzione dell’osso. La gravità della patologia dipende, naturalmente, da diversi fattori, quali il fumo, il diabete, le ridotte difese immunitarie, e lo stress.
La parodontite aggressiva
Presente fin dalla pubertà, ed è caratterizzata dalla notevole rapidità d’azione.
Nei ragazzi colpisce alcune zone della dentatura, mentre con l’età si diffonde in maniera generalizzata.
I principali sintomi sono il sanguinamento gengivale, il dolore a denti, gengive gonfie , la distruzione dell’osso e il conseguente distacco del dente dal suo alveolo, soprattutto per quanto riguarda i denti incisivi e molari.
La parodontite ulcero-necrotica
Presente soprattutto nelle persone che vivono in Paesi in via di sviluppo, con scarsa nutrizione e igiene orale insufficiente.
Le gengive risultano necrotiche e ulcerate, oltre che dolorose e sanguinanti; l’osso è coinvolto nel processo in modo rapido e i bordi gengivali prendono un colore giallognolo. Questa patologia è molto acuta e può ripetersi più volte.
La sua gravità può dipendere da malattie gravi e debilitanti, depressione, fumo e scarsissima igiene orale.
Quali sono i sintomi?
Alito cattivo o alitosi, proveniente dalle tasche gengivali infiammate da placca e tartaro.
Sanguinamento gengivale.
Cambio di colore delle gengive e arrossamento.
Consistenza molle, provocando irritazione e dolore.
Formazione di ascessi.
Aumento della sensibilità dentale.
La proliferazione di carie come effetto della penetrazione di tartaro a livello delle radici del dente.
Mobilità dei denti nei loro alveoli.
Trattamenti
Se le tasche sono molto profonde e superano i 5 mm di profondità bisogna ricorrere ad un trattamento chirurgico attraverso il quale vengono rimossi i batteri dal fondo delle tasche. Si effettua un’incisione sulla gengiva, attraverso la quale si raggiunge la superficie della radice del dente e la parte più profonda della tasca dove sono annidati i batteri. Qui si ripulisce la parte infetta e vengono eliminati i batteri. Infine si richiude la ferita con dei punti di sutura.
Con questa tecnica le tasche vengono eliminate e i denti riacquistano stabilità, spesso anche se si muovevano e sembravano destinati alla caduta. Così si può curare definitivamente la parodontite.
Se le tasche non superano i 5 mm di profondità, invece, la terapia più adatta è il curettage gengivale, cioè la rimozione dei tessuti molli dalla tasca parodontale. Attraverso un apposito strumento, chiamato curette, viene raschiata la parete gengivale in modo da eliminare i tessuti molli della tasca parodontale e viene ripulita anche la radice eventualmente esposta del dente.
La parodontite, secondo alcuni studi, è stata associata ad altre patologie come il diabete e le malattie cardio-vascolari.
Le infezioni generate dai batteri possono, infatti, entrare nel circolo del sangue e raggiungere altri sistemi.

